Die Anwendung oraler Kortikosteroide (OCS) ist bei vielen Asthmapatient*innen zu einem bestimmten Zeitpunkt im Krankheitsverlauf unverzichtbar und wird von nationalen wie internationalen Leitlinien zur kurzfristigen Behandlung akuter Exazerbationen empfohlen. Gleichzeitig warnen sie jedoch vor einer längeren Anwendung –insbesondere als Dauertherapie –, um systemische Nebenwirkungen zu vermeiden.1–3
Im deutschen Versorgungsalltag werden OCS in allen Asthma-Stufen verschrieben – besonders häufig in den GINA-Stufen 3 (36,5 %) und 4 (29,4 %). Damit stellen sie für alle Asthma-Patient*innen ein relevantes Risiko dar.4
Zu viel ist zu viel: Das Risiko bei OCS-Gebrauch nicht unterschätzen
Langzeitgebrauch u. a. zu Osteoporose und Katarakt bis zu kardiovaskulären, metabolischen und psychischen Komplikationen führen.5
Um das Risiko für systemische Nebenwirkungen so gering wie möglich zu halten, empfehlen die aktuellen Leitlinien die dauerhafte Anwendung von OCS als Erhaltungstherapie nur bei schwerem Asthma und wenn alle anderen medikamentösen Optionen (hochdosierte Triple-Therapie, Biologika) ausgeschöpft wurden.1–3
Nebenwirkungen drohen bereits ab der ersten OCS-Gabe
Doch auch kurzzeitige OCS-Gaben sind nicht unbedenklich. Eine große Kohortenstudie aus Großbritannien zeigte, dass bereits bei einmaligem OCS-Gebrauch ein erhöhtes Risiko für Nebenwirkungen, wie u. a.Osteoporose, Typ-2-Diabetes und Pneumonien, besteht.6
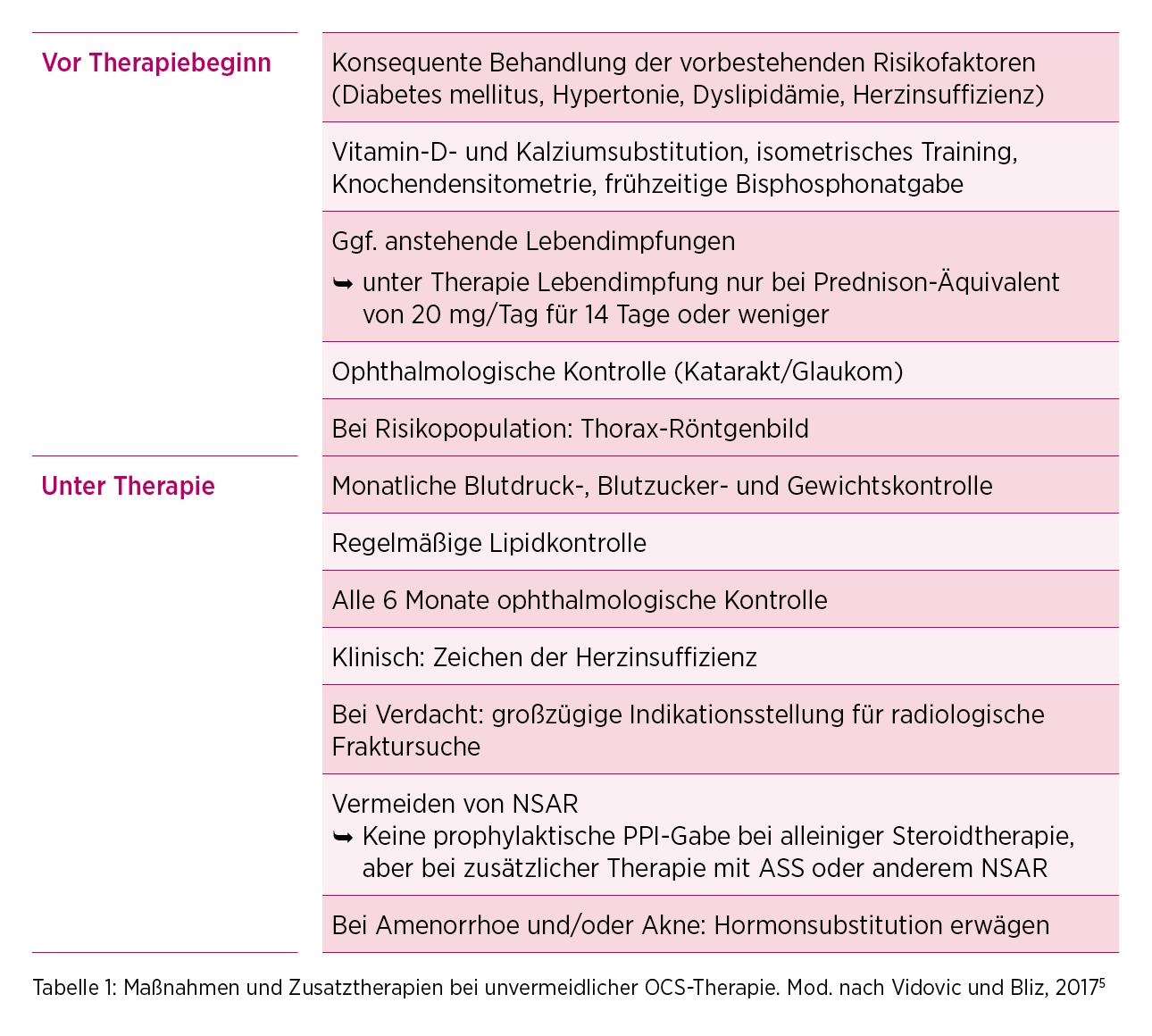
Sind OCS unvermeidlich, sollten begleitende Maßnahmen und Zusatztherapien wie Vitamin D-Gabe und Kalziumsubstitution und regelmäßige Kontrollen von Blutdruck, Blutzucker und Körpergewicht berücksichtigt werden (Tab.1).5
Therapieoptimierung statt OCS-Dauerschleife: 6 Stellschrauben für den Versorgungsalltag
Erhaltung – dauerhaft zu reduzieren, gilt es, die Ursachen unzureichender Asthmakontrolle durch Optimierung der Therapie konsequent und umfassend anzugehen.1 Diese sechs praxistauglichen Stellschrauben können dabei helfen, den OCS-Bedarf zu reduzieren.
1. Inhalative Kortikosteroide als Basis der modernen Asthmatherapie
2. LAMA add-on als bevorzugte Option in Stufe 4 statt mehr ICS
Auch ICS haben in höheren Dosen und über einen längeren Zeitraum der Einnahme ein erhöhtes Risiko für lokale und systemische Nebenwirkungen – wenn auch in einem wesentlich geringeren Ausmaß als OCS. Aus diesem Grund empfehlen alle aktuellen Leitlinien, bei unkontrollierten Asthmapatient*innen unter mitteldosierter ICS + LABA-Therapie (Stufe 3) zunächstein LAMA add-on (Stufe 4), statt einer ICS-Dosiserhöhung:
- LAMA hemmen zusätzlich zu LABA die Bronchokonstriktion, reduzieren die Schleimproduktion und haben selbst eine leichte entzündungshemmende Wirkung.7
- Die Triple-Therapie aus ICS + LABA + LAMA erreicht außerdem eine synergistische Verstärkung sowohl der entzündungshemmenden als auch der bronchienerweiternden Wirkung.8–11
- Klinische Studien zeigen unter extrafeiner fixer* Triple-Therapie vs. ICS/LABA u. a. eine signifikante Verbesserung des FEV1 und eine signifikante Reduktion von Exazerbationen– bei gleichbleibender ICS-Dosis.12,13
* fixe Wirkstoffkombination in einem Inhalator
3. Wenn hochdosiertes ICS nicht ausreicht: Biologika als präferierte Therapieoption vor OCS
Wenn bei schwerem Asthma die hochdosierte Triple-Therapie (maximale inhalative Therapie Stufe 5) nicht zu einer guten Asthmakontrolle führt, sollten laut aktuellen Leitlinien vor der Einleitung einer dauerhaften OCS-Therapie unbedingt Biologika in Betracht gezogen werden.1–3 Darüber hinaus kann die Behandlung mit Anti-IL-5-(R)-Antikörpern laut der NVL Asthma 2024 ermöglichen, die OCS-Therapie zu reduzierenoder sogar ganz zu beenden.2
Voraussetzung dafür ist die Ausschöpfung der maximalen inhalativen Therapie – also eine Triple-Therapie aus ICS + LABA + LAMA – und deren Weiterführung auch nach Beginn der Biologika-Therapie.2
4. Adhärenz stärken und korrekte Inhalationstechnik sicherstellen
Selbst die wirksamste Therapie kann nur helfen, wenn sie
regelmäßig und korrekt angewendet wird. Eine unzureichende Adhärenz und/oder Inhalationstechnik betrifft mindestens 1 von 2 Asthmapatient*innen und hat einen negativenEinfluss auf den Therapieerfolg.1,14,15
- Die regelmäßige Kontrolle der Adhärenz und Inhalationstechnik und deren Nachschulung bei Bedarf – in der Praxis oder Apotheke – ist von entscheidender Bedeutung für den Therapieerfolg.2
- Hier finden sie umfassende Inhalationshinweise für Patient*innen von der Deutschen Atemwegsliga e. V.
- Für jede*n Patient*in sollte der individuell passende Inhalator ausgewählt werden, um eine korrekte Inhalationstechnik zu unterstützen.1
- Die Anwendung von fixen Wirkstoffkombinationen in einem Inhalator (sog. Fixkombinationen) kann die Adhärenz verbessern, da sie die Anzahl an Inhalatoren reduzieren.1,2,3
5. Auch nicht-medikamentöse Maßnahmen können zu mehr Kontrolle beitragen
Alltag und Lebensstil der Patient*innen beeinflussen den Krankheitsverlauf maßgeblich – und bergen oft ungenutzte Potenziale. Wer hier gezielt ansetzt, kann das Risiko für Exazerbationen reduzieren und dadurch möglicherweise OCS-Anwendungen vermeiden. Nicht-medikamentöse Maßnahmen, die von den aktuellen Leitlinien empfohlen werden, sind unter anderem:1–3
- Allergenvermeidung und ggf.Allergenimmuntherapie
- Rauchentwöhnung
- Stressmanagement (z. B. Yoga, Entspannungstechniken)
- Sport: Körperliche Aktivität verbessert die Lungenfunktion
- Impfungen: insbesondere Grippe- und Pneumokokkenimpfung
6. Komorbiditäten müssen bei der Behandlung berücksichtigt werden
Viele Asthmapatient*innen – insbesondere Patient*innen mit schwer zu behandelndem oder schwerem Asthma – leidenzusätzlich unter Komorbiditäten wie:1
- chronischer Rhinosinusitis
- Adipositas
- Angststörungen und/oder Depression
- oder gastroösophagealem Reflux (GERD).
Diese Begleiterkrankungen können die Symptomlast verstärken und die Asthmakontrolle beeinträchtigen. Eine gezielte Diagnostik und individuelle Behandlung von Komorbiditäten sollten deshalb Teil einer vollumfänglichen und personalisierten Asthmatherapie sein.1
Fußnoten
OCS: Orale Kortikosteroide;
ICS: Inhalative Kortikosteroide;
LABA: Langwirksamer Beta-2-Agonist;
SABA: Kurzwirksamer Beta-2-Agonist;
LAMA: Langwirksamer Muskarin-Antagonist
Referenzen
- The Global Initiative for Asthma (GINA). Global Strategy for Asthma Management and Prevention 2025; https://ginasthma.org/2025-gina-strategy-report/ [Abgerufen am 18.06.2025]
- Bundesärztekammer (BÄK) KBK, Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF), (2024) Nationale VersorgungsLeitlinie Asthma, Version 5.0 https://register.awmf.org/de/leitlinien/detail/nvl-002 [Abgerufen am 18.06.2025]
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) (2023) S2K-Leitline zur fachärztlichen Diagnostik und Therapie von Asthma 2023 https://register.awmf.org/de/leitlinien/detail/020-009 [Abgerufen am 18.06.2025]
- Nan C. et al. (2022) Journal of Asthma, 59:4, 791-800.
- Vidovic M und Bliz S. (2017) Der informierte Arzt 03/2017:15–20.
- Heatley H et al. (2023) Thorax 78(9):860-867.
- Quirce S et al. J Investig Allergol Clin Immunol. 2015;25:84–93.
- Cazzola M et al. Pulm Pharmacol Ther 2016;36:1–9.
- Papi A et al. Eur J Intern Med. 2021 Mar;85:14–22.
- Rogliani P et al.Br J Pharmacol. 2020 Mar;177(5):1150–1163.
- Calzetta L et al. Adv Ther. 2019 Dec;36(12):3291–3298.
- Virchow JC et al. Lancet 2019; 394:1737-17.
- Virchow JC et al., Lancet. 2019 Nov 9;394(10210):1737-1749.
- Leather DA et al. Respir Res. 2019 20:173.
- Price DB et al. J Allergy Clin Immunol Pract. 2017 Jul-Aug;5(4):1071-1081.e9.






Inhalt teilen